Tiefe Atemzüge erfüllen den Raum. Vor dem Fenster wiegen Ahornbäume im Wind, wenige Menschen bahnen sich durch die Oberzellergasse. Plötzlich ein röchelnder, schleimiger Husten. „Jetzt habe ich gerade Sport betrieben”, schnaubt Herr Gruber*. „Sie sind einfach ein bisschen aus der Übung”, flüstert Laura Rolin. Er lacht vergnügt und ringt um seinen Atem. „Schauen Sie, hier hab‘ ich alles, was ich brauche. Links meinen Speisesaal” und zeigt auf die Trinkflaschen auf dem Tisch „und rechts den Turnsalon” deutet er auf einen Stuhl neben seinem Bett. Darüber hat eine Pflegerin Zettel an die Wand gehängt. „Drei bis fünf Sekunden Arme heben und senken”, steht da etwa.
„Die Frage ist, ob wir etwas beginnen, das Ihnen die Atmung erleichtert”, sagt die Ärztin und beugt sich über den hageren Mann. Gruber zögert kurz. „Wenn ich dann noch meine Übungen machen kann, ja.“ Rolin streicht über seine zarte, ausgemergelte Hand und klärt ihn über das Medikament auf. Als er einwilligt, gibt sie ihm einen kleinen Becher mit dem aufgelösten Mittel. „Ich komme später und sehe nach, wie es Ihnen geht”, verspricht sie. „Auf Wiedersehen”.
Ein paar Schritte weiter herrscht reges Treiben. Pflegerinnen, Physiotherapeutinnen und Ärztinnen tauschen sich über die Patienten aus, die auf der Palliativstation im Hospiz der Caritas Socialis am Rennweg betreut werden. Auf dem langgestreckten Tisch stapeln sich Patientenmappen, akribisch sind dort Beobachtungen und Medikamente notiert. Rolin setzt sich an einen der Computer und tippt in die Patientenakte. Unter ihren blauen Jeans blitzen rosa Socken mit Bananenmotiv hervor. Die Ärztin trägt korallenrote Ohrringe, eine weinrote Brille und ein sanftes Lächeln.
Über ihrem Kopf thront eine weiße, große Tafel, der Dreh- und Angelpunkt der Station. Dort sind die Zimmer der Station gelistet, daneben die Bewohner eingetragen. Gruber steht bei Nummer 15. Nicht alle Zimmer sind besetzt. Erst gestern ist Herr Markovic gestorben. Eine Etage tiefer, am Ende des Ganges brennt noch das Öllicht, das jedes Mal angezündet wird, wenn ein Patient auf der Palliativstation stirbt. Sein Name wurde von der Tafel gewischt. Noch heute wird sein Zimmer gereinigt und neu bezogen.
Patienten mit hoher Symptomlast priorisiert
„15 bis 20 Patienten sterben hier durchschnittlich im Monat. Manchmal kommt es vor, dass die Patienten schon innerhalb eines Tages sterben”, erzählt Stationsleiterin Silvia Appelt, die eine Tür weiter in einem verglasten Büro sitzt. „Im Schnitt bleiben die Patienten zehn Tage auf der Station. Oft kommen sie sehr spät, wenn sie schon sehr krank sind, ihr Krankheitsbild zu komplex ist für die Grundversorgung oder Angehörige mit der Betreuung zuhause überfordert sind“, erklärt Appelt. „Priorisiert werden Patienten mit einer hohen Symptomlast, wie Schmerzen oder Atemnot”, erläutert Veronika Mosich, die ärztliche Leiterin im CS Hospiz Rennweg, und tauscht sich mit Rolin über den Todesfall am Vortag aus. „Auch können wir uns intensiv den Angehörigen widmen, was die Grundversorgung viel weniger kann. Insofern ist manchmal die Last der Angehörigen ein Grund jemanden aufzunehmen”, so Mosich.
In der Palliativstation des CS Hospiz Rennweg können zwölf Patienten auf zwei Etagen betreut werden. Für Palliativstationen gilt eine durchschnittliche Verweildauer von vier Wochen. Bei der Dauer ihres Aufenthalts muss man dank Doppelträger der Caritas Socialis und dem Haus der Barmherzigen nicht „zu streng sein”, so Rolin. „Wenn sich zeigt, dass nach diesen rund vier Wochen eine Entlassung nicht ideal ist, wird auch niemand entlassen. Dann können wir das mit den Spendengeldern abdecken.”
„Von unseren Patienten gibt es keine Handvoll, die vom Hospiz in den Pflegebereich übersiedeln“, beschreibt Sabina Dirnberger-Meixner, Sprecherin des CS Hospiz Rennweg. „Wir haben keine Hospizbetten, sind aber an der Hospizidee drangeblieben”, so Dirnberger-Meixner. Unser Ansinnen ist es, auch zuhause zu begleiten mit mobilen Teams”, so Dirnberger-Meixner. „In Wien fehlen uns Hospizbetten sehr“, betont auch Mosich. „Wir springen hier in diese Lücke ein”, sagt die Ärztin.
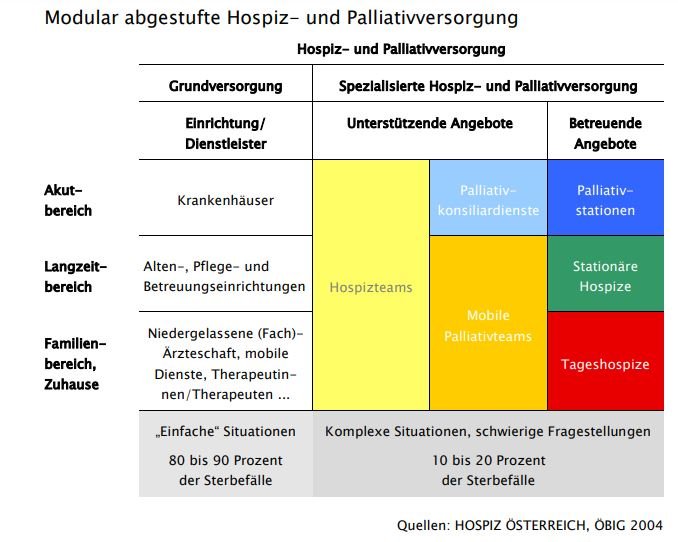
Während in einem Hospiz Schwerstkranke mit absehbarem Lebensende bis zu ihrem Tod betreut werden, zielt eine Palliativstation darauf ab, die krankheitsbedingten Beschwerden zu lindern und den Gesundheitszustand des Betroffenen so zu stabilisieren, dass er wieder entlassen werden kann. Nach den ÖBIG (Österreichisches Bundesinstitut für Gesundheitswesen) Kriterien ist die spezialisierte Hospiz- und Palliativversorgung für zehn bis 20 Prozent aller Todesfälle zuständig, nämlich für die schwierigen und komplexen. Das CS Hospiz Rennweg hat den ÖBIG Ausstattungsgrad einer Palliativstation, betreut Patienten mitunter auch länger.
Neben Akutfällen, gibt es immer wieder Patienten, die wieder neue Lebensenergie schöpfen und nachhause oder ins Pflegeheim entlassen werden können. Frau Weiss ist eine von ihnen. Knapp vier Wochen belegte sie eines der Zimmer mit Zugang zu einer Terrasse, nun sind es noch zwei Tage bis sie nachhause kann. Zuhause, das ist zu ihrem Haus, Mann und dem Garten mit Tulpen und Fliederbüschen, wie sie erzählt. Dort will Frau Weiss wieder zu Kräften kommen, um eine Chemotherapie gegen ihren Eierstockkrebs beginnen zu können. „Ich will noch nicht sterben”, sagt die kleine, hagere Frau und turnt in ihrem Bett. Die Decke hat sie zur Seite gelegt, ihr Körper ist bedeckt von einem zitronengelben Pullover, der ihr bis zu den Knien reicht.
„Hektik gibt es hier nicht, weil wir uns nach den Patienten orientieren“
Im Aufenthaltsraum sinkt ein stämmiger Mann auf dem blauen Sofa nieder, schlägt seine Hände vor das Gesicht, versteckt die geschwollenen, roten Augen. „Gestern ging es ihm noch gut. Wir haben normal gesprochen“, sagt er zu Rolin, die ihm über die Schulter streicht. Der Mitvierzig hat gerade seinen Vater auf die Palliativstation gebracht. Wenige Momente später löst die Stationsschwester Rolin ab.
„Patienten und Angehörige geben ganz viel zurück, gerade bei der Aufnahme eines neuen Patienten”, sagt Rolin später. „Sie sind so dankbar, dass da jemand ist, der sich Zeit nimmt und den Krankheitsverlauf erklärt”. Etwa die Hälfte der Arbeit mache dies aus. „Und die schwerwiegenden Fälle, Patienten, die mit Schmerz und Atemnot kämpfen, schätzen es, wenn jemand da ist, den das nicht überfordert“, sagt sie. Oft wird die Einweisung aber auch hinausgezögert, weiß Rolin: „Für viele ist das Hospiz gleichbedeutend mit dem Lebensende, deshalb haben einige große Hemmungen herzukommen und sind verängstigt, wenn sie da sind”. Aber dann würden sie schon nach wenigen Tagen sehen, wie gut ihnen die Ruhe tue, gerade wenn sie aus einem Krankenhaus kommen. „Die Hektik und dass nach Stundenplan Dinge abgehandelt werden, gibt es hier nicht, weil wir uns nach den Patienten orientieren”, so Rolin.
Herr Frank ist gestern in Zimmer 12 eingezogen. Kühle Luft strömt aus dem sperrangelweit geöffneten Fenster und das Rauschen der vorbeifahrenden Autos. Im Fernseher läuft ein Snookerspiel, im Wechsel die Stimme des Moderators, Klatschen des Publikums und Klackern der Kugeln. Noch vor zwei Wochen war Herr Frank in Sri Lanka, nun liegt er mit Gallengangkarzinom und Bauchwassersucht auf Zimmer 12 – und hadert, wie eine Pflegerin beschreibt: „Er ist ein Freigeist. Er findet sich nicht ab mit der Situation”.
Die Patienten werden immer jünger
Herr Frank ist Mitte 50. Neben ihm gibt es noch zwei andere Patienten auf der Station, die keine 60 Jahre alt sind. Die Patienten werden jünger, beobachtet Doktor Rolin. Eine Pflegerin stimmt ihr zu. „40 oder 50-Jährige sind keine Seltenheit mehr“, sagt die Ärztin. Sie habe auch das Gefühl, dass Gehirntumore in den letzten Jahren zugenommen haben.
„Sie sehen heute nicht gut aus”, sagt Rolin. Wir stehen im Zimmer von Frau Pichler und schauen in ein bleiches, müdes Gesicht. Neben ihr stapeln sich Handcreme, Parfumfläschchen, Zeitschriften und Bücher. „Der Knochenmann” von Wolf Haas liegt aufgeschlagen neben dem Bett. „Ich versuche zu lesen, aber schaffe nur ein paar Seiten”, sagt die entkräftete Frau. Frau Pichler leidet an einem Zungengrundkarzinom. Sie hat ein Luftröhrenschnitt, wird über eine PEG-Sonde ernährt. Da Frau Pichler im Pflegeheim nicht ausreichend versorgt werden könnte, ist sie schon länger Gast im CS Hospiz Rennweg, es ist nun ihre sechste Woche. Nach ihrer Einweisung aus dem Krankenhaus ist ihr Zustand stabil, aber sie wird immer schwächer. „Aber ich schlafe sehr gut und freu‘ mich schon auf‘s nächste Schlafen”, sagt sie, „ich fühle mich so eingesponnen, da kann mir nichts passieren.“
Vollzeit im Hospiz zu arbeiten „ist auf Dauer nicht gut aushaltbar”
Herr Frank hat sich zwischenzeitlich auf der Terrasse gesonnt. Dort können die Patienten auch mit ihrem Bett hinausgeschoben werden. Von einem Freund wird er im Rollstuhl zurück ins Zimmer geschoben und auf das Bett gehoben. Rolin konnte ihn für einen Ultraschall überzeugen. Sie hat die Hoffnung, den Bauch zu punktieren, um etwas von der Spannung zu nehmen. Doch der Tumor ist zu stark metastasiert. „Da kann man nichts machen”, resigniert Rolin und seufzt kurz, nachdem sie das Zimmer verlassen hat. Doch obwohl sie als Ärztin auf der Palliativstation oft mit ähnlich aussichtslosen Situationen konfrontiert ist, kann sie sich einen Wechsel zur kurativen Medizin schwer vorstellen. Als Allgemeinmedizinerin fiele ihr der Umgang mit Patienten schwer, die eigentlich keine Beschwerden haben, aber trotzdem Medikamente einfordern, sagt sie.
Bereits im Turnus entschied sich Rolin für das Fach der Palliativmedizin. Sie war zu dem Zeitpunkt lange auf der Onkologie und sah verschiedene Zugänge zum Sterben. Neben positiven Beispielen, sah sie vor allem die Angst anderer Mediziner - vor Morphinen, aber auch den Umgang mit sterbenden Patienten und ihren Angehörigen. „Das war meine Motivation, dass das so nicht sein darf.” Nun ist Rolin die dienstälteste Ärztin im CS Hospiz Rennweg. Knapp zehn Jahre arbeitet sie auf der Station und das in Teilzeit, wie die meisten ihrer - allesamt weiblichen - Ärztekolleginnen, denn „Vollzeit ist auf Dauer nicht gut aushaltbar”, sagt sie.
„Das Verabschieden der Patienten erdet sehr“
Um mit belastenden Momenten im Hospizalltag umzugehen, wird den Mitarbeitern einmal im Monat Supervision angeboten. An diesem Tag wird auch ein Gottesdienst für die verstorbenen Patienten abgehalten. In der hauseigenen Kapelle werden Kerzen angezündet und Geschichten erzählt. „Das Verabschieden der Patienten erdet sehr und stellt den Fokus wieder her”, beschreibt Appelt. „Mir ist es in meiner Arbeit besonders wichtig, dass die zwölf Menschen im Vordergrund stehen, dass ich ganz nah bei den Patienten bin und auch bei den Mitarbeitern”, so die Stationsleiterin.
Kürzlich wurde das Ärztegesetz um eine Passage zum Beistand für Sterbende ergänzt. An der Arbeit auf der Palliativstation hat das nichts geändert, sagt Rolin. „Natürlich kommen immer wieder Patienten mit dem Wunsch, ihrem Leben schnell ein Ende zu machen. Dann sag ich zu ihnen, dass ich überzeugt bin, dass diese Zeit wichtig ist. Häufig bleiben diese Patienten dann doch recht lange bei uns, weil es ihnen körperlich nicht so schlecht geht, sie aber daran leiden, dass sie ihr altes Leben nicht mehr führen können. Und am Ende sind sie dankbar für die Zeit, die sie hatten.”
„Jetzt geht es darum, in der Sekunde, im Jetzt da zu sein”
Eine dreifärbige Katze zwängt sich aus dem Türspalt eines Patientenzimmers. Sie heißt Mimi und ist auch Teil des Teams. Zielstrebig tapst sie Richtung Küche und Wohnzimmer. Seit dem Umbau 2017 wurden fast alle Zimmer zu Einzelzimmern und erinnern an Hotelzimmer: heller Holzboden, mit bunten Pölstern bestückte Sofas, honiggelbe Vorhänge, ein großer Fernseher und mit bunten Mosaiksteinen verzierte Bäder. Mimi stolziert vorbei an begrünten Wandinstallationen, Bildern mit abstrakten Formen und einem großen Bild mit Porträts der Mitarbeiter in dem CS Hospiz Rennweg: Ärztinnen, Pflegerinnen und Ehrenamtlichen. Eine von ihnen sitzt gerade in der Küche und wärmt die Suppe eines Patienten in der Mikrowelle auf.
Seit 25 Jahren kommt Veronika, graue Locken, strahlend blaue Augen, jeden Mittwoch auf die Palliativstation. Eine lange Zeit, in der sich vieles verändert hat. „Zu Beginn war das ganz anders, da hat man zu einer Person eine wirkliche Bindung aufgebaut. Man wusste, sie mag Erdbeeren und hat ihr welche besorgt. Jetzt ist es leider oft so, dass wenn ich an einem Mittwoch ein gutes Gespräch mit jemanden hatte, er am nächsten Mittwoch nicht mehr da ist, weil er verstorben ist”, sagt sie und lächelt. „Jetzt geht es darum, in der Sekunde, im Jetzt da zu sein. Das ist ein großer Unterschied, dass die Leute immer später kommen und auch immer früher gehen”.
„Von der hospizlichen Haltung könnten viele was lernen”
Grund dafür ist die Veränderung in der Erkrankungsbetreuung, beschreibt Dirnberger-Meixner. Besonders durch die Verstärkung der mobilen Teams. Diese machen es möglich, dass Patienten länger zuhause bleiben können. Von der hospizlichen Haltung könnten viele was lernen”, ist Dirnberger-Meixner überzeugt und meint damit: „Ein bisschen zuhören, was will der Patient”. Auch gehe es darum den Patienten mehr als Menschen zu sehen, wie einen „Hospizgast”.
Wie ein Gast verhält sich auch Veronika, wenn sie die Patienten besucht. „Dann habe ich das Gefühl ich muss mich ordentlich anziehen, weil ich mache einen Besuch”, sagt sie. Statt Jeans und T-Shirt, trägt sie ein purpurfarbenes Kleid und ein buntes Halstuch.
Dass die Ehrenamtlichen nicht nur Entlastung, sondern auch Bereicherung sein können, hört man auch aus den Geschichten, die Veronika über die Patienten erzählt. Wie etwa von dem jähzornigen Schauspieler, der sich keine Spritze geben ließ. Die ehemalige Deutschlehrerin schaffte es durch einen Wettkampf ihn doch noch zu überzeugen. Im Wechsel sagten sie die Strophen der Ballade „Die Bürgschaft“ auf. „Er wurde ganz laut, ich genauso laut, draußen haben sich alle zerkugelt vor Lachen. Und dann waren wir fertig und ich meinte, „So und jetzt lassen Sie sich die Spritze geben“ und das tat er dann auch, erzählt Veronika von einem prägenden Moment im CS Hospiz Rennweg. „Es ist ein wunderbares Gefühl, gebraucht zu werden”, sagt sie „und besonders schön ist es, wenn Patienten mich fragen: ‚aber Sie kommen wieder?‘”.
Im Stiegenhaus erklimmt Frau Wagner gerade den Stiegenaufgang. „Wir haben Großes vor”, sagt die Pflegerin und zu Frau Wagner, „wo haben sie zuhause ihren Handlauf? Dann probieren wir das so”. Eine andere Pflegerin kommt vom Obergeschoß. „Sie haben Vorfahrt”, witzelt Frau Wagner. Obwohl sie bei einem nächtlichen Ausflug gestürzt ist, ist die alte Dame mit weißblondem, langen Haar und blauen Augen wieder auf den Beinen. Statt nächtlichen Ausflügen, lässt sie sich nun von der Pflegerin stützen, setzt langsam einen Fuß vor der anderen.
„Wir trainieren unsere Patienten darauf, dass sie lästig sind“
Zurück im Arztzimmer stellt Rolin die Schmerz-Pumpe für Frau Schillinger ein. Mit ihr kann sich die Patientin selbst eine kleine Schmerzmitteldosis geben, die über 24 Stunden abgegeben wird. Denn oft ist die Hemmschwelle der Patienten groß, die Klingel zu bedienen. Rolin beobachtet das häufig, wenn Patienten aus dem Krankenhaus kommen. „Sie glauben, sie fallen zur Last. Wir trainieren unsere Patienten aber darauf, dass sie lästig sind”, betont sie. Das Schmerzmanagement gehört zu der zentralen Aufgabe der Palliativmedizin. Schmerzbögen oder andere Bewertungsinstrumente braucht es hierfür nicht, denn der Zustand des Patienten wird bei jedem Kontakt mit geschultem Auge beurteilt.
Frau Wagner hat inzwischen die obere Etage erklommen. „So schnell haben sie es geschafft”, lacht Rolin. „Ich weiß, ich bin zu schnell, ich bin bei allem zu schnell, aber es wird gehen”, sagt Wagner. Auch sie wird in wenigen Tagen nach Hause entlassen. „Schon ein gutes Gefühl so zu gehen?”, fragt die Pflegerin. Wagner nickt. „So jetzt müssen wir runter auch noch”, sagt die Pflegerin. „Wollen wir noch einmal rauf?”, fragt die alte Dame.
Eine halbe Stunde später steht Dr. Rolin wieder am Bett von Herrn Gruber. „Da bin ich wieder, haben Sie gespürt, ob es besser geworden ist mit der Luft? ”. „Natürlich ist es besser geworden”, sagt er und hält eine Flasche in der Hand. „Jetzt quäl‘ ich mich mit dem Mittagessen und nachmittags geh‘ ich brausen”. „Wenn Ihnen das geholfen hat, würde ich gerne ein Medikament probieren, dass Sie immer in der Früh und am Abend nehmen.” „Wieder was Neues?”. Gruber seufzt. „Wollen Sie nicht?” „Um‘s wollen geht es nicht, ich bin kein Medikamentenfreak.” „Sie sind der Chef. Wenn Sie das bei Bedarf wollen, fragen Sie danach und Sie bekommen das”. „Ja, das wär‘ mir am liebsten, ein Stamperl zwischendurch kann nicht falsch sein”.
* Namen wurden aus Datenschutz-Gründen geändert
Palliativversorgung in Österreich :
In Österreich gab es Ende 2016 insgesamt 322 spezialisierte Hospiz- und Palliativeinrichtungen für Erwachsene. 3.528 ehrenamtliche Mitarbeiter waren in 162 Hospizteams tätig. 56 Mobile Palliativteams waren im Einsatz. Insgesamt gab es 41 Palliativstationen bzw. Palliativeinheiten, zehn stationäre Hospize und vier Tageshospize. 443 Hospiz- und Palliativbetten standen für Schwerkranke und Sterbende zur Verfügung, 344 davon in Palliativstationen, 99 in stationären Hospizen.
Die Finanzierung der Einrichtungen ist nach wie vor in vielen Fällen schwierig und unzureichend.
Links:
Abgestufte Hospiz- und Palliativversorgung für Erwachsene (2014)
Spendenkonten
CS Caritas Socialis - CS Hospiz Rennweg
Erste Bank: BIC: GIBAATWW IBAN: AT27 2011 1800 8098 0900
Spenden an CS Caritas Socialis sind in Österreich steuerlich absetzbar. Spendenabsetzbarkeitsnummer SO-1285